บทนำ
การระบาดของโควิด-19 ได้เปลี่ยนแปลงระบบสาธารณสุขทั่วโลก รวมถึงประเทศไทย ในช่วงก่อนการระบาด การใช้ระบบการดูแลผู้ป่วยแบบทางไกลในประเทศไทยแทบไม่มีปรากฏ แต่สถานการณ์ที่ผู้ป่วยจำนวนมากต้องทำ home isolation ได้เร่งให้เกิดการพัฒนานวัตกรรมดิจิทัลเพื่อติดตามดูแลผู้ป่วยจากระยะไกล กรณีศึกษาของ CHIVID web application และ PACMAN ตลอดจนแนวคิด Digital Therapeutics ของ FitSloth เป็นตัวอย่างที่ชัดเจนถึงศักยภาพของเทคโนโลยีดิจิทัลในการยกระดับการดูแลสุขภาพในประเทศไทย
การพัฒนาเทคโนโลยีดิจิทัลในช่วงโควิด-19
CHIVID Web Application
โควิด-19 ทำให้เกิดความจำเป็นเร่งด่วนในการดูแลผู้ป่วยจากระยะไกล นำไปสู่การพัฒนา CHIVID web application สำหรับติดตามผู้ป่วยที่ต้องทำ home isolation แอปพลิเคชันนี้ช่วยให้บุคลากรทางการแพทย์สามารถติดตามอาการผู้ป่วยได้โดยไม่ต้องเข้าไปสัมผัสโดยตรง ลดความเสี่ยงในการแพร่กระจายเชื้อ
PACMAN และการใช้ AI วิเคราะห์ภาพถ่าย
ความท้าทายอีกประการหนึ่งในการดูแลผู้ป่วยทางไกลคือความถูกต้องของข้อมูล เนื่องจากการให้ผู้ป่วยรายงานข้อมูลของตัวเองอาจไม่ถูกต้องหรือไม่ครบถ้วน PACMAN จึงเป็นระบบที่ใช้ AI วิเคราะห์ภาพถ่าย เพื่อแปลงเป็นข้อมูลตัวเลขที่แม่นยำ เช่น:
- ภาพผู้ป่วยที่ใช้เครื่อง Oxymeter ที่ปลายนิ้ว เปลี่ยนเป็นค่าตัวเลขแสดงค่า SpO2 และอัตราการเต้นของหัวใจ
- ภาพจากหน้าจอเครื่องวัดความดันโลหิต เปลี่ยนเป็นค่าความดันที่เป็นตัวเลข
- ภาพเทอร์โมมิเตอร์ เปลี่ยนเป็นตัวเลขแสดงอุณหภูมิ
เทคโนโลยีนี้ช่วยเพิ่มความแม่นยำในการติดตามสัญญาณชีพของผู้ป่วย และลดภาระการบันทึกข้อมูลของบุคลากรทางการแพทย์
โอกาสในการพัฒนา Digital Health
จากประสบการณ์ในช่วงโควิด-19 นักวิจัยได้เรียนรู้เกี่ยวกับการทำงานของ Photoplethysmogram (PPG) ของเครื่องมือวัดระดับออกซิเจนในเลือดที่ปลายนิ้ว นาฬิกาหรือสายรัดข้อมือที่วัดการเต้นของหัวใจ งานวิจัยพบความสัมพันธ์ระหว่าง ECG กับความดันในหลอดเลือดแดง (arterial blood pressure) ในการตรวจจับภาวะหัวใจหยุดเต้น (cardiac arrest) ซึ่งแสดงให้เห็นถึงศักยภาพของ PPG ในการตรวจรอยโรคต่างๆ
นอกจากนี้ การนำโมเดลภาษาขนาดใหญ่ (LLM) มาใช้ใน digital health โดยเฉพาะในการดูแลผู้ป่วยโรคอ้วน ช่วยให้สามารถวิเคราะห์และสรุปข้อมูลของผู้ป่วยได้รวดเร็วขึ้น แทนที่จะต้องใช้เวลานานในการดูแลโดยนักวิเคราะห์อาหาร ทำให้สามารถดูแลผู้ป่วยได้จำนวนมากขึ้นในเวลาที่น้อยลง
Digital Therapeutics: ก้าวต่อไปของการดูแลสุขภาพดิจิทัล
แนวคิดและความสำคัญ
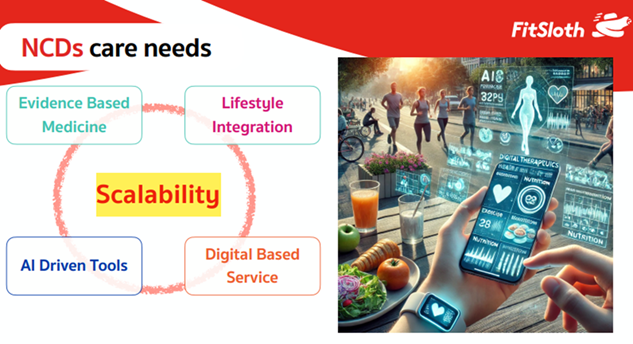
Digital Therapeutics เป็นแนวคิดที่เน้นผลลัพธ์สุขภาพของผู้ป่วย ไม่ใช่เพียงการปรึกษาแพทย์ทางไกล แต่เป็นการใช้เทคโนโลยีดิจิทัลที่มีหลักฐานทางการแพทย์รองรับและมีการกำกับดูแล เพื่อให้ผู้ป่วยมีสุขภาพที่ดีขึ้น การพัฒนา Digital Therapeutics ให้ประสบความสำเร็จต้องคำนึงถึง 4 ด้าน ได้แก่:
- เครื่องมือที่ขับเคลื่อนด้วย AI (AI Driven tools)
- การแพทย์ที่มีหลักฐานรองรับ (Evidence-based medicine)
- การบูรณาการเข้ากับวิถีชีวิต (Lifestyle integration)
- บริการที่อยู่บนพื้นฐานดิจิทัล (Digital-based service)
Digital Therapeutics ได้รับการยอมรับและใช้อย่างแพร่หลายในหลายประเทศ เช่น American Diabetes Association ได้นำเทคโนโลยีนี้มาใช้ในการดูแลผู้ป่วยเบาหวาน และยังมีการทำงานร่วมกันระหว่างโรงพยาบาลและบริษัทประกันสุขภาพในการนำมาใช้ดูเรื่องการเบิกจ่าย อย่างไรก็ตาม ในประเทศไทยยังไม่มีการใช้ Digital Therapeutics อย่างเป็นรูปธรรม
FitSloth: กรณีศึกษาการใช้ Digital Therapeutics ในประเทศไทย
FitSloth เป็นแอปพลิเคชันที่พัฒนาขึ้นเพื่อดูแลผู้ป่วยโรคไม่ติดต่อเรื้อรัง (NCD) ในประเทศไทย โดยแก้ไขปัญหาที่บุคลากรทางการแพทย์ไม่สามารถดูแลผู้ป่วยจำนวนมากได้อย่างทั่วถึง
ปัญหาหลักของผู้ป่วย NCD คือการล้มเหลวในการดูแลสุขภาพตนเอง แม้จะได้รับคำแนะนำให้ปรับเปลี่ยนพฤติกรรมและใช้ยา แต่ในชีวิตจริงผู้ป่วยมักอยู่ในสภาพแวดล้อมที่ควบคุมได้ยาก และการใช้ยาอาจทำให้เกิดผลข้างเคียง ส่งผลให้ผู้ป่วยหมดกำลังใจในการดูแลตนเอง อาจไม่มารับการรักษาหรือปฏิเสธคำแนะนำ
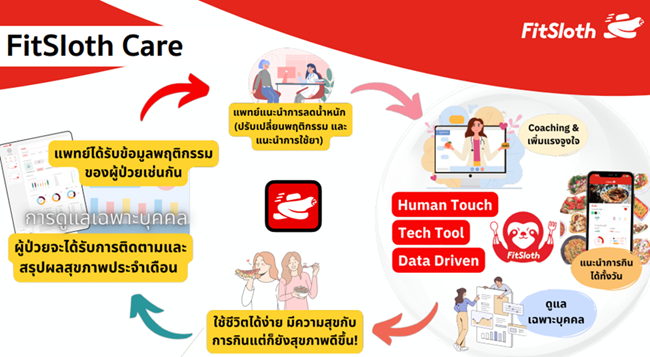
FitSloth แก้ปัญหานี้โดยทำหน้าที่เป็นผู้ดูแลส่วนตัวให้กับผู้ป่วย ให้คำแนะนำที่ปรับเฉพาะรายตามความชอบของผู้ป่วย ใช้ AI ในการวิเคราะห์โภชนาการโดยมีนักวิเคราะห์อาหารช่วยตรวจสอบ นอกจากนี้ยังทำหน้าที่เป็นโค้ชส่วนตัว สร้างแรงจูงใจ และให้คำแนะนำที่ทำให้ผู้ป่วยใช้ชีวิตได้ง่ายขึ้น ส่งเสริมโอกาสในการประสบความสำเร็จในการดูแลสุขภาพ
FitSloth ทำงานร่วมกับแพทย์จากโรงพยาบาลต่างๆ โดยแพทย์จะเป็นผู้แนะนำให้ผู้ป่วยเข้าใช้แอปพลิเคชัน ทำให้เกิดการบูรณาการเทคโนโลยีดิจิทัลเข้ากับระบบการดูแลสุขภาพที่มีอยู่
ปัจจัยสู่ความสำเร็จของ Digital Health
ความสำเร็จของ Digital Health ขึ้นอยู่กับความร่วมมือของผู้มีส่วนได้ส่วนเสีย 4 กลุ่ม (4P) ได้แก่:
- ผู้ป่วย (Patients)
- ผู้ให้บริการ (Providers)
- ผู้จ่ายเงิน (Payers)
- ผู้กำหนดนโยบาย (Policy makers)
เป้าหมายคือการออกแบบเทคโนโลยีที่ช่วยให้การทำงานสะดวกและมีประสิทธิภาพมากขึ้น โดยไม่เพิ่มภาระให้กับบุคลากรทางการแพทย์หรือผู้ป่วย
บทสรุป และข้อคิดสำคัญ
จากกรณีศึกษาต่างๆ เราสามารถสรุปข้อคิดสำคัญสำหรับการพัฒนา Digital Health ในประเทศไทย ดังนี้:
- การขยายการดูแลผู้ป่วย NCD ต้องอาศัยนวัตกรรมที่ขยายขอบเขตได้ (Digital Therapeutics)
- เทคโนโลยีควรช่วยลดภาระงาน ไม่ใช่เพิ่มภาระให้บุคลากรทางการแพทย์
- นวัตกรรมในวงการสาธารณสุขต้องใช้เวลาและความร่วมมือจากทุกภาคส่วน
- AI เป็นเครื่องมือที่ทรงพลัง แต่ไม่ใช่ทางออกที่สมบูรณ์ในตัวเอง ต้องผสมผสานกับการดูแลโดยบุคลากรทางการแพทย์
การพัฒนา Digital Health ในประเทศไทยจำเป็นต้องอาศัยการร่วมมือระหว่างบุคลากรทางการแพทย์ นักพัฒนาเทคโนโลยี ผู้กำหนดนโยบาย และผู้ป่วย เพื่อสร้างระบบที่ตอบสนองความต้องการที่แท้จริงและยั่งยืน ช่วยยกระดับคุณภาพการดูแลสุขภาพในประเทศไทยให้ดียิ่งขึ้น
ผศ.ดร.ภญ. ดารณี เชี่ยวชาญธนกิจ ผู้สรุปเนื้อหา